آنچه در این مقاله خواهید خواند:
آنچه در این مقاله خواهید خواند:
- علائم آرتروز پسوریاتیک در مقایسه با لوپوس
- علل ایجاد آرتروز پسوریاتیک در مقایسه با لوپوس
- تشخیص آرتروز پسوریاتیک در مقایسه با لوپوس
- درمان آرتروز پسوریاتیک در مقایسه با لوپوس
- پیشگیری از آرتروز پسوریاتیک در مقایسه با لوپوس
اشتباه گرفتن آرتروز پسوریاتیک (PSA) با لوپوس اریتماتوز سیستمیک (SLE) که به عنوان لوپوس شناخته میشود، برای افراد و حتی گاهی متخصصان پزشکی غیرعادی نیست. این دو بیماری دارای علائم مشترک بسیاری از جمله درد مفاصل و علائم پوستی هستند. اما تفاوتها و راههای زیادی نیز برای تشخیص آنها وجود دارد.
هر دوی این بیماریها باعث التهاب در سراسر بدن و همچنین آرتروز (درد و تورم مفاصل) میشوند. در آرتروز پسوریاتیک، آرتروز فرسایشی است که منجر به از دست دادن استخوان و غضروف میشود. در لوپوس، آرتروز فرسایشی نیست.
لوپوس یک بیماری خودایمنی است که در آن بدن آنتی بادیهای غیرطبیعی (اتوآنتی بادی) تولید میکند که به اشتباه به بافتهای خود بدن حمله میکند. در آرتروز پسوریاتیک، اتوآنتی بادی وجود ندارد، اما فرآیندهای التهابی بیش از حد فعال هستند.
این مقاله آرتروز پسوریاتیک در مقابل لوپوس، و شباهتها و تفاوتهای آنها، از جمله علائم، علل، درمان و موارد دیگر را مورد بحث قرار میدهد.

همچنین بخوانید درباره:
سندرم شوگرن چیست و چه نشانههایی دارد؟!
علائم آرتروز پسوریاتیک در مقایسه با لوپوس
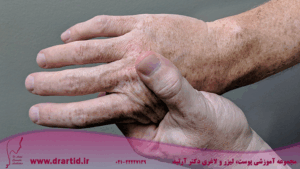
آرتروز پسوریاتیک یک بیماری مزمن التهابی مفاصل و اندوزها (محل اتصال تاندونها و رباطها به استخوان) است. آرتروز پسوریاتیک در افراد مبتلا به یک بیماری التهابی پوست به نام پسوریازیس شایع است.
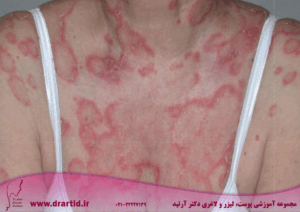
مانند آرتروز پسوریاتیک، لوپوس نیز یک بیماری التهابی است که باعث التهاب و درد در سراسر بدن میشود. افراد مبتلا به لوپوس دچار درد مفاصل، حساسیتهای پوستی، بثورات و مشکلاتی در اندامهای داخلی خود میشوند.
هر دو آرتروز پسوریاتیک و لوپوس بیماریهای خود ایمنی هستند، شرایطی که در آن سیستم ایمنی بدن دچار اختلال شده و به بافتهای سالم حمله میکند.
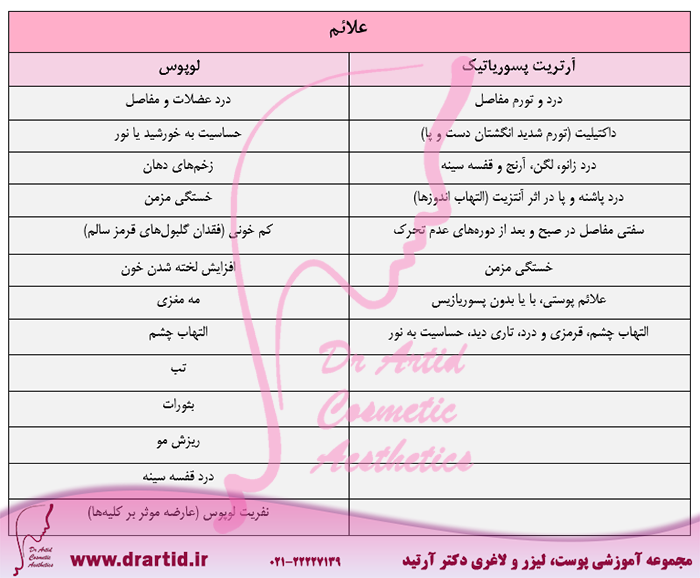
در جدول روبرو خلاصهای از علائم مربوط به هریک از بیماریها آورده شدهاند:
علائم آرتروز پسوریاتیک
بین 0.06٪ تا 0.25٪ از جمعیت آمریکا به آرتروز پسوریاتیک مبتلا هستند. با این حال، آرتروز پسوریاتیک در افراد مبتلا به پسوریازیس بسیار شایع است و حدود 30٪ افراد مبتلا به پسوریازیس را تحت تأثیر قرار میدهد که با خارش و پوستههای قرمز روی پوست همراه است. آرتروز پسوریاتیک میتواند به آرامی ایجاد شود و علائم خفیف ایجاد کند یا میتواند به سرعت و به طور تهاجمی ایجاد شود. برخی از افراد ممکن است پس از آسیب یا بیماری دچار این عارضه شوند، اما محققان معتقدند که این وضعیت به ژنتیک مرتبط است.
آرتروز پسوریاتیک به دلیل ایجاد مشکلات زیادی در بدن شناخته شده است. اکثر افراد مبتلا به این عارضه دارای علائم متعددی هستند که از خفیف تا شدید متغیر است. شایعترین علامت آرتروز پسوریاتیک درد، تورم و سفتی مفاصل است. آرتروز پسوریاتیک یک نوع آرتروز التهابی در نظر گرفته میشود زیرا التهاب مفاصل در نتیجه یک سیستم ایمنی بیش فعال رخ میدهد که مفاصل بسیاری را در سراسر بدن به طور همزمان تحت تاثیر قرار میدهد. علائم رایج دیگر آرتروز پسوریاتیک عبارتند از:
- خستگی مزمن
- سفتی مفاصل در صبح و بعد از دورههای عدم تحرک
- آنتزیت
- درد پاشنه و پا در اثر آنتزیت
- درد زانو، لگن، آرنج و قفسه سینه
- داکتیلیت
- علائم پوستی، با یا بدون پسوریازیس
- التهاب چشم، از جمله یووئیت، که باعث قرمزی و درد چشم، تاری دید و حساسیت به نور میشود.
علائم لوپوس
بر اساس آمار ارائه شده توسط بنیاد لوپوس آمریکا، لوپوس 1.5 میلیون آمریکایی و 5 میلیون نفر در سراسر جهان را تحت تاثیر قرار داده است. بیشتر افراد مبتلا به لوپوس زنان در سنین باروری هستند، اما این بیماری میتواند هر کسی را بدون در نظر گرفتن سن یا جنسیت، از جمله مردان، کودکان و نوجوانان را تحت تاثیر قرار دهد. لوپوس در جمعیتهای سفیدپوست کمتر از سیاهپوستان، لاتینها، بومیان آمریکا و جزایر اقیانوس آرام است. لوپوس انواع مختلفی دارد که شایعترین آنها، لوپوس اریتماتوز سیستمیک (SLE) است. انواع دیگر لوپوس عبارتند از:
- لوپوس اریتماتوز پوستی: این نوع لوپوس در درجه اول پوست را تحت تاثیر قرار میدهد. همچنین باعث ریزش مو میشود.
- لوپوس ناشی از دارو: این نوع لوپوس توسط برخی داروها تحریک میشود. اغلب، زمانی که دیگر از دارویی که باعث آن شده است استفاده نشود، از بین میرود.
- لوپوس نوزادی: این نوع لوپوس نادر است و نوزادان را در بدو تولد مبتلا میکند. زمانی ایجاد میشود که فرد باردار آنتی بادیهای مرتبط با لوپوس را داشته باشد و قبل از تولد به کودک منتقل کند. فرد باردار ممکن است بداند که لوپوس دارد یا بعداً در زندگی تشخیص داده شود که به لوپوس مبتلاست.
علائم لوپوس معمولا میآیند و میروند. این وضعیت گاهی شعلهور میشود (علائم بدتر میشود) و گاهی اوقات رو به بهبودی میرود. علائم لوپوس ممکن است شامل موارد زیر باشد:
- درد عضلانی و مفاصل: افراد مبتلا به لوپوس هم درد عضلانی و هم درد مفاصل را تجربه میکنند. نواحی شایعی که درگیر میشوند گردن، رانها، شانهها و بازوها هستند.
- تب: لوپوس باعث تبهای بیشتر از 100 درجه فارنهایت میشود. این یک علامت شایع لوپوس است که 36٪ تا 86٪ از افراد مبتلا به این بیماری را تحت تأثیر قرار میدهد.
- بثورات: بثوراتهای ناشی از لوپوس میتوانند هر قسمتی از بدن را که در معرض نور خورشید قرار میگیرند از جمله صورت، بازوها و دستها را درگیر کنند. یکی از علائم رایج این بیماری، بثورات پروانهای شکل قرمز است که روی بینی و گونهها ظاهر میشود. بیشتر افراد مبتلا به لوپوس SLE این بثورات را دارند.
- ریزش مو: اگر فردی زخم یا بثورات روی پوست سر خود داشته باشد، ممکن است دچار ریزش مو و نازک شدن مو شود. ریزش مو همچنین میتواند یکی از عوارض جانبی برخی از داروهای مورد استفاده برای درمان لوپوس باشد.
- درد قفسه سینه: لوپوس باعث التهاب پوشش ریه میشود که در هنگام تنفس عمیق منجر به درد قفسه سینه میشود.
- حساسیت به خورشید یا نور: بیشتر افراد مبتلا به لوپوس به نور حساس هستند، به این معنی که تحت تأثیر نور قرار میگیرند. قرار گرفتن در معرض نور خورشید و سایر منابع نور ماوراء بنفش (UV) میتواند منجر به بثورات پوستی، تب، خستگی و درد مفاصل شود.
- مشکلات کلیوی: نفریت لوپوس (نوعی بیماری کلیوی ناشی از لوپوس) حدود 40٪ از افراد مبتلا به لوپوس را تحت تاثیر قرار میدهد و تا 10٪ از این گروه به بیماری کلیوی در مرحله نهایی مبتلا میشوند.
- زخمهای دهان: این زخمها معمولا در سقف دهان، در لثهها، داخل گونهها و یا روی لبها ظاهر میشوند. این زخمها معمولاً بدون درد هستند، اما میتوانند دردناک باشند و در برخی افراد باعث ایجاد درد شوند.
- خستگی مزمن: لوپوس باعث خستگی می شود که بدون در نظر گرفتن میزان خواب فرد دچار احساس خستگی و فرسودگی میکند.
- کم خونی: کم خونی در افرادی که لوپوس آنها فعال است رایج است. زمانی رخ میدهد که بدن گلبولهای قرمز کافی برای حمل اکسیژن در سراسر بدن نداشته باشد.
- لخته شدن خون: لوپوس لخته شدن خون را افزایش میدهد. این میتواند به معنای لخته شدن خون در ریهها یا پاها باشد.
- مه مغزی: برخی از افراد مبتلا به لوپوس علائم مه مغزی مانند فراموشی و گیجی را تجربه میکنند.
- مشکلات چشمی: التهاب سیستمیک (کل بدن) میتواند روی چشمها تأثیر بگذارد و باعث خشکی چشم و بثورات پلک شود.
لوپوس همچنین به دلیل ایجاد علائم و شرایطی که بر مغز، نخاع یا اعصاب تأثیر میگذارد، شناخته شده است. نمونههایی از این علائم یا شرایط عبارتند از:
- سردرد
- تشنج
- از دست دادن حافظه
- تغییرات خلقی و افسردگی
- اختلالات حرکتی (مانند آتاکسی، دیستونی و زوال عقل لووی)
- اختلالات طناب نخاعی (مانند میلیت عرضی حاد، سندرم دم اسب، و میلوپاتی اسپوندیلوتیک گردنی)

همچنین بخوانید درباره:
بیماری پمفیگوس، انواع، علائم و درمان
علل ایجاد آرتروز پسوریاتیک در مقایسه با لوپوس
هم آرتروز پسوریاتیک و هم لوپوس در اثر نقص سیستم ایمنی بدن ایجاد میشوند، که در حالت عادی وظیفه دفاع بدن در برابر مواد خارجی مانند باکتریها و ویروسها را برعهده دارد. آنها نوعی بیماری خود ایمنی هستند به این صورت که در افردا مبتلا به بیماریهای خودایمنی مانند آرتروز پسوریاتیک و لوپوس، سیستم ایمنی بدن دچار اختلال شده و به بافتهای سالم خود حمله میکند.
در لوپوس، سیستم ایمنی اتوآنتی بادیهایی تولید میکند که به بافتهای خود بدن حمله میکنند. درمان بر کاهش سلولهای B که این آنتی بادیها را تولید میکنند متمرکز است. در آرتروز پسوریاتیک، حجمه پاسخهایی که باعث التهاب میشوند بیش فعال هستند. درمان بر آرام کردن این روند التهابی متمرکز است.
علل ایجاد آرتروز پسوریاتیک
علت ایجاد آرتروز پسوریاتیک ناشناخته است، اما محققان گمان میکنند که از ترکیبی از عوامل ژنتیکی و محیطی ایجاد میشود. آنها همچنین فکر میکنند که مشکلات سیستم ایمنی، عفونتها، آسیبهای جسمی و روحی و چاقی ممکن است در ایجاد این بیماری نقش داشته باشد.
افرادی که بیشترین خطر ابتلا به آرتروز پسوریاتیک را دارند، افراد مبتلا به پسوریازیس هستند. حدود 30 درصد از این گروه به آرتروز پسوریاتیک مبتلا میشوند. البته، همه افراد مبتلا به آرتروز پسوریاتیک ابتدا به پسوریازیس مبتلا نمیشوند و برخی از افراد مبتلا به آرتروز پسوریاتیک هرگز به پسوریازیس مبتلا نمیشوند.
مطالعات تحقیقاتی نشان میدهد در افراد مبتلا به آرتروز پسوریاتیک سطح فاکتور نکروز تومور (TNF) در مفاصل و نواحی پوست آسیبدیده افزایش پیدا میکند.TNF یک پروتئین التهابی است که مسئول شرایطی مانند آرتروز پسوریاتیک و لوپوس است. سطوح بالای TNF میتواند بر سیستم ایمنی غلبه کند و توانایی آن را برای کنترل التهاب کاهش دهد.
اگر در خانواده خود فرد مبتلا به آرتروز پسوریاتیک یا پسوریازیس وجود داشته باشد، خطر ابتلا به آرتروز پسوریاتیک نیز در شما زیاد است. در بیش از 40 درصد از افراد مبتلا به آرتروز پسوریاتیک حداقل یکی از اعضای خانواده آرتروز پسوریاتیک یا پسوریازیس دارند.
آرتروز پسوریاتیک بر همه جنسیتها به طور مساوی تأثیر میگذارد. این بیماری بیشتر در میانسالی ظهور میکند، اما هر کسی بدون در نظر گرفتن سن ممکن است به آرتروز پسوریاتیک مبتلا شود، از جمله کودکان. آرتروز پسوریاتیک بیشتر افراد سفید پوست، لاتین و آسیای جنوبی را تحت تاثیر قرار میدهد.
علل ایجاد لوپوس
محققان معتقدند لوپوس در پاسخ به ترکیبی از عوامل، از جمله هورمونها، ژنها و محرکهای محیطی ایجاد میشود.
- هورمونها: محققان رابطه بین استروژن و لوپوس را بررسی کردهاند. در حالی که افراد از هر جنس استروژن تولید میکنند، سطح استروژن در زنان بالاتر است. علاوه بر این، زنان قبل از پریودهای ماهانه و در دوران بارداری که سطح استروژن آنها بالاتر است، علائم لوپوس بیشتری را تجربه میکنند. با این حال، مطالعات روی افرادی که برای کنترل بارداری استروژن مصرف میکنند یا از درمان پس از یائسگی استفاده میکنند، هیچ افزایشی در فعالیت بیماری لوپوس مشاهده نشده است، بنابراین بسیاری از تحقیقات در مورد استروژن و لوپوس پاسخهای متفاوتی را ارائه کردهاند.
- ژنتیک: محققان بیش از 50 ژن مرتبط با لوپوس را شناسایی کردهاند. این ژنها بیشتر در افراد مبتلا به لوپوس دیده میشوند. در حالی که به طور قطع اثبات نشده است که بسیاری از این ژنها به طور مستقیم باعث بیماری میشوند، اعتقاد بر این است که آنها در ایجاد آن نقش دارند. با این حال، ژنها به تنهایی برای ایجاد این بیماری کافی نیستند. علاوه بر این، در حالی که سابقه خانوادگی خطر ابتلا به لوپوس را افزایش میدهد، فرد همچنان میتواند بدون سابقه خانوادگی به لوپوس مبتلا شود. تحقیقات همچنین نشان داده است که گروههای قومی خاص، از جمله افراد آفریقایی، آسیایی، بومیهای آمریکایی، هاوایی یا جزیرههای اقیانوس آرام در معرض خطر بیشتری برای ابتلا به لوپوس هستند. محققان معتقدند این به این دلیل است که این گروهها ژنهای مرتبط با لوپوس مشترک دارند.
- محیط: اکثر محققان فکر میکنند لوپوس با محرکهای محیطی مانند ویروسها یا مواد شیمیایی مرتبط است. وقتی این نوع محرکها در محیط زندگی یک فرد مستعد ژنتیکی وجود داشته باشد، بیماری ایجاد میشود. محققان هنوز محرکهای خاصی را شناسایی نکردهاند، اما طبق برخی نظریهها محرکهای بالقوه ممکن است شامل نور ماوراء بنفش، عفونتها و سایر بیماریها، داروهای سولفا، داروهایی که میتوانند فرد را به آفتاب حساس کنند، استرس مزمن، ضربه، و قرار گرفتن در معرض گرد و غبار سیلیس (در محیطهای صنعتی) باشد.


همچنین بخوانید درباره:
پرکابردترین مواد مراقبت از پوست کدامند؟
تشخیص آرتروز پسوریاتیک در مقایسه با لوپوس
هیچ آزمایش واحدی وجود ندارد که بتواند آرتروز پسوریاتیک یا لوپوس را تأیید کند، اما پزشکان از روشهای آزمایشی مختلفی برای تعیین منبع علائم بیماری استفاده میکنند.
تشخیص آرتروز پسوریاتیک
تشخیص آرتروز پسوریاتیک میتواند پیچیده باشد. برخی از علائم آشکار آرتروز پسوریاتیک میتواند به تشخیص کمک کند، از جمله التهاب یک یا چند مفصل، التهاب تاندون، تورم انگشتان دست و پا، التهاب ستون فقرات، و علائم ناخن و پوست. اگر پزشک به آرتروز پسوریاتیک مشکوک باشد، این علائم فوق را در فرد جستجو کرده و از او در موردشان سوال میپرسد.
پزشک همچنین آزمایش فاکتور روماتوئید (RF) را درخواست میکند. RF پروتئینی است که در خون افراد مبتلا به آرتروز روماتوئید (RA)، نوع دیگری از آرتروز التهابی که به پوشش مفاصل حمله میکند، یافت میشود.
آزمایش خون دیگری که برای رد RA مورد استفاده قرار میگیرد، آزمایش آنتی بادی ضد سیترولینه سیترولینه سیکلیک (anti-CCP) است. هر دو تست RF و anti-CCP در افراد مبتلا به آرتروز پسوریاتیک منفی خواهند بود.
عکسبرداری با اشعه ایکس از دستها و پاها میتواند هر گونه آسیب استخوان یا مفصلی را که قبلاً رخ داده است بررسی کند. آرتروز پسوریاتیک اغلب باعث فرسایش استخوان و سایر آسیبهای مفصلی میشود که در سایر بیماریهای روماتیسمی دیده نمیشود. اگر پزشک هنوز از تشخیص درست مطمئن نباشد، ممکن است آزمایشات و آزمایش خون اضافی را برای رد سایر علل علائم درخواست کند.
تشخیص لوپوس
تشخیص لوپوس ممکن است سخت باشد زیرا علائمی را ایجاد میکند که در سایر شرایط از جمله سایر بیماریهای خودایمنی دیده میشود. افراد میتوانند سالها قبل از تشخیص بیماری لوپوس، به آن مبتلا باشند.
اگر شروع به تجربه علائم لوپوس کردید، باید فورا به پزشک مراجعه کنید. آنها از روشهای مختلف آزمایشی برای تعیین منبع علائم شما استفاده خواهند کرد. برای تشخیص، پزشک موارد زیر را انجام خواهد داد:
- بررسی تاریخچه پزشکی فرد: باید پزشک خود را از علائمی که تجربه میکنید مطلع کنید. با یادداشت کردن علائم، از جمله اطلاعات مربوط به زمان بروز و مدت زمان بروز آنها، علائم را پیگیری کنید.
- سوال در مورد سابقه خانوادگی: هرگونه سابقه خانوادگی لوپوس یا سایر بیماریهای خودایمنی را به پزشک اطلاع دهید.
- معاینه فیزیکی کامل: پزشک پوست شما را از نظر بثورات و مفاصل شما را از نظر التهاب معاینه میکند.
- درخواست آزمایش خون: آزمایش خون آنتی بادی ضد هستهای (ANA) میتواند به دنبال اتوآنتی بادیهای لوپوس باشد و 98 درصد افراد مبتلا به لوپوس تست ANA مثبت خواهند داشت. اما آزمایش ANA مثبت برای تایید لوپوس کافی نیست. پزشک شما احتمالاً آزمایش آنتی بادی اضافی را تجویز خواهد کرد.
- بیوپسی پوست یا کلیه: بیوپسی از پوست یا کلیه را میتوان برای برداشتن نمونهای از بافت برای آزمایش زیر میکروسکوپ انجام داد. اگر فردی مبتلا به لوپوس باشد، نمونه بافت نشانگرهای ژنتیکی این بیماری را نشان میدهد.
ارائهدهنده مراقبتهای بهداشتی شما همچنین آزمایشهای بیشتری را برای رد سایر بیماریهایی که ممکن است با لوپوس اشتباه گرفته شوند، درخواست میکند.

همچنین بخوانید درباره:
هر آنچه باید در مورد لیزر پاک کننده تتو بدانید!
درمان آرتروز پسوریاتیک در مقایسه با لوپوس
هر دو آرتروز پسوریاتیک و لوپوس شرایطی مادامالعمر هستند که نیاز به مراقبت طولانی مدت دارند. پزشکان میتوانند بهترین درمانها را برای کنترل و مدیریت هر بیماری توصیه کنند. گاهی اوقات، این درمانها با هم همپوشانی دارند.
درمان آرتروز پسوریاتیک
بسیاری از گزینههای درمانی برای درمان علائم آرتروز پسوریاتیک موثر هستند. پزشک بر اساس بیماری و شدت علائم داروها را تجویز میکند. گزینههای درمانی آرتروز پسوریاتیک عبارتند از:
- داروهای ضد التهابی غیر استروئیدی (NSAIDs): NSAID ها میتوانند برای مدیریت درد و التهاب خفیف بسیار موثر باشند. نمونههایی از این داروها عبارتند از Advil یا Motrin (ایبوپروفن) یا Aleve (ناپروکسن). بسیاری از آنها بدون نسخه در دسترس هستند.
- داروهای ضد روماتیسمی اصلاح کننده بیماری (DMARDs): DMARDها آسیب مفصلی مرتبط با آرتروز پسوریاتیک را کاهش میدهند. رایجترین DMARD تجویز شده Otrexup (متوترکسات) است.
- داروهای بیولوژیک: پزشکان عمدتاً از داروهای بیولوژیک برای درمان آرتروز پسوریاتیک متوسط تا شدید استفاده میکنند. آنها همچنین پروتئینهایی را که به التهاب و تورم کمک میکنند را مسدود میکنند و به کاهش درد کمک میکنند.
- مهارکنندههای ژانوس کیناز (JAK): مهارکنندههای JAK با کاهش سیستم ایمنی و جلوگیری از التهاب که منجر به آسیب مفاصل میشود، کار میکنند.
- Otzela :(apremilast) Otzela با مسدود کردن آنزیمی به نام فسفودی استراز نوع 4 (PDE4) برای کنترل التهاب عمل میکند.
افراد مبتلا به آرتروز پسوریاتیک که علائم پوستی دارند نیز ممکن است با درمانهای موضعی از جمله کرمهای کورتیکواستروئیدی و داروهای ضد التهابی درمان شوند. علائم پوستی را می توان با فتوتراپی (قرار دادن پوست در معرض نور UV) نیز درمان کرد که میتواند خارش و درد پوست را کاهش و مدیریت کند.
جراحی به ندرت گزینهای برای درمان آرتروز پسوریاتیک است، اما در شرایطی که مفاصل به شدت آسیب دیدهاند و برای تسکین درد و بهبود تحرک فرد مبتلا توصیه میشود. روشهای اضافی برای درمان و مدیریت آرتروز پسوریاتیک عبارتند از:
- فیزیوتراپی
- کار درمانی
- یک رژیم غذایی سالم و کاهش وزن
- یک برنامه ورزشی سبک که شامل فعالیتهایی مانند یوگا، شنا، پیاده روی یا دویدن است.
درمان لوپوس
انواع مختلفی از داروها برای درمان لوپوس استفاده میشود. پزشک بر اساس علائم و شدت بیماری فرد تعیین میکند که چه داروهایی ممکن است به بهترین وجه به کنترل بیماری کمک کنند. انواع مختلف درمان برای لوپوس ممکن است شامل موارد زیر باشد:
- NSAIDها: NSAIDهای بدون نسخه میتوانند به مدیریت درد خفیف و کاهش تورم عضلات و مفاصل کمک کنند.
- کورتیکواستروئیدها: کورتیکواستروئیدها مانند پردنیزون میتوانند با آرام کردن سیستم ایمنی به کاهش درد، تورم و حساسیت به لمس کمک کنند. علائم لوپوس میتواند خیلی سریع به کورتیکواستروئیدها پاسخ دهد. به دلیل عوارض جانبی، آنها فقط برای دورههای کوتاه تجویز میشوند.
- داروهای ضد مالاریا: داروهایی مانند هیدروکسی کلروکین و کلروکین فسفات میتوانند درد مفاصل، بثورات پوستی، خستگی و التهاب را درمان کنند.
- مهارکنندههای اختصاصی BLyS: این داروها سلولهای B غیرطبیعی (سلولهای ایمنی که آنتیبادی ایجاد میکنند) موجود در افراد مبتلا به لوپوس را محدود میکنند. بیشترین داروی تجویز شده در این دسته برای لوپوس Benlysta (بلیموماب) است که عملکرد یک پروتئین خاص را که باعث علائم لوپوس میشود، مسدود میکند.
- داروهای سرکوب کننده سیستم ایمنی: این داروها در موارد شدید لوپوس استفاده میشوند. پزشکان این موارد را برای افرادی که علائم جدی دارند که بر اندامها تأثیر میگذارد، از جمله مغز، کلیهها، قلب یا ریهها توصیه میکنند.
- سایر داروها: متخصص مراقبتهای بهداشتی ممکن است درمانهایی را برای سایر بیماریهای مرتبط با لوپوس، از جمله فشار خون بالا، تجویز کند. لوپوس همچنین خطر لخته شدن خون را افزایش میدهد، بنابراین پزشک ممکن است داروهای رقیق کننده خون را برای جلوگیری از لخته شدن خون تجویز کند.

همچنین بخوانید درباره:
عمل جراحی بینی بهتر است یا تزریق فیلر بینی؟!
پیشگیری آرتروز پسوریاتیک در مقایسه با لوپوس
آرتروز پسوریاتیک و لوپوس هر دو با عوامل ژنتیکی و محیطی مرتبط هستند و این بدان معناست که ممکن است پیشگیری از آنها ممکن نباشد.
پیشگیری از آرتروز پسوریاتیک
محققان میدانند که افراد مبتلا به پسوریازیس در معرض خطر بیشتری برای آرتروز پسوریاتیک هستند و برخی از افراد دارای نشانگرهای ژنتیکی هستند که آنها را در معرض خطر ابتلا به این بیماری قرار میدهد. با این حال، هیچ درمان یا ابزاری برای جلوگیری از ابتلا به آرتروز پسوریاتیک وجود ندارد. و هیچ راهی برای پیشبینی اینکه چه کسی ممکن است به این عارضه مبتلا شود وجود ندارد.
میتوان از برخی محرک ها و عوامل خطر آرتروز پسوریاتیک جلوگیری کرد، مواردی مانند سیگار کشیدن، رژیم غذایی و استرس مزمن. اما حتی با مدیریت این نوع محرکها، فرد همچنان میتواند به آرتروز پسوریاتیک مبتلا شود.
اگرفردی مبتلا به آرتروز پسوریاتیک یا پسوریازیس در خانواده شما وجود دارد و شما در مورد خود نگرانی دارید، برای بحث و ارزیابی با پزشک تماس بگیرید. به این ترتیب میتوانید از هر گونه مشکلی پیشی بگیرید و خطر آسیب جدی مفصل را که اغلب در اوایل آرتروز پسوریاتیک دیده میشود، کاهش دهید.
پیشگیری از لوپوس
مانند آرتروز پسوریاتیک، لوپوس قابل پیشگیری نیست. محققان سعی کردهاند نشانههای اولیه لوپوس را به امید مداخله برای جلوگیری از شروع این بیماری شناسایی کنند. برای مثال، آنها افرادی را که از نظر ژنتیکی مستعد هستند و ممکن است محرکهای محیطی مانند عفونتها را تجربه کنند، بررسی کردهاند. این نوع مطالعات مفید بودهاند، اما در مورد راههای پیشگیری از این بیماری پاسخی ارائه نکردهاند.
به دلیل پاسخهای محدود، پزشکان توصیه میکنند که افرادی که سابقه خانوادگی این بیماری را دارند، هر کاری که میتوانند برای کاهش خطر انجام دهند. این شامل مواردی مانند سیگار نکشیدن، خواب کافی، تغذیه سالم و حفظ وزن سالم است.